Pijn & Functionele neurologische stoornissen
Pijn is een veelvoorkomend symptoom bij patiënten met functionele neurologische symptomen. Niet alleen gaan functionele bewegingsstoornissen vaak met pijn gepaard, maar ook kan pijn het meest op de voorgrond staande of zelfs enige symptoom zijn van een functionele stoornis.
De meeste mensen met chronische pijn hebben geen afwijkingen die op een MRI scan te zien zijn. Chronische pijn kan worden gezien als een probleem in de werking van het zenuwstelsel. Dat is ingewikkeld en kost tijd om goed te begrijpen.
De vicieuze cirkel van pijn
Bij pijn, maar ook bij andere symptomen, bestaat de kans in een vicieuze cirkel terecht te komen. Houdingen en gedrag om pijn te voorkomen, verergeren vaak de pijn op langere termijn.
Een voorbeeld:
Als u valt en pijn in de rug krijgt, is het moeilijk de rug te bewegen zonder pijn. Hoe minder u beweegt, hoe stijver de rug wordt en daardoor verergert de pijn. Het helpt in zo'n geval om juist wel te blijven bewegen (uiteraard aanvankelijk voorzichtig) om chronische pijn te voorkomen.
Ook bezorgdheid dat er mogelijk iets beschadigd is zorgt op lange termijn voor verergering van de klachten. Er ontstaat angst de rug te bewegen, omdat men bang is door bewegen meer schade toe te brengen. Bij functionele stoornissen is er echter geen schade, en is voorzichtig bewegen en oefeningen doen juist nodig om erger te voorkomen.
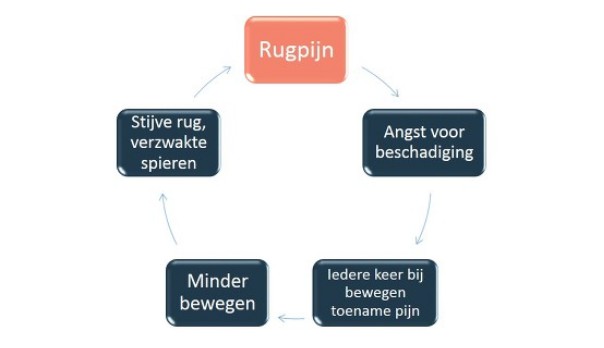
De figuur hiernaast geeft de vicieuze cirkel weer waardoor patiënten steeds ernstigere rugpijn kunnen krijgen.
Functionele pijnsyndromen:
1) Chronische Dagelijkse Hoofdpijn
Chronische dagelijkse hoofdpijn is de meest voorkomende vorm van hoofdpijn. De hoofdpijn is er vaker wel dan niet, is aanwezig op de meeste dagen en vaak een groot deel van de dag. Chronische dagelijkse hoofdpijn heeft de volgende eigenschappen:
1. Een constant drukkend of 'gespannen' gevoel, soms ook kloppend
2. De locatie van de hoofdpijn is sterk wisselend tussen patiënten, de pijn kan in het hele hoofd zitten, maar ook in één helft of in een klein gebied.
3. Vaak wisselend in ernst, maar meestal erger in de loop van de dag
4. Normale pijnstillers (paracetamol/diclofenac) nemen vaak maar een beetje weg van de pijn. Het scherpe randje gaat eraf, maar de hoofdpijn blijft.
Vaak is hoofdpijn niet het enige symptoom. Andere klachten zoals vermoeidheid, rug- en nekpijn, woordvindstoornissen en concentratieproblemen komen vaak voor bij chronisch dagelijkse hoofdpijn.
Hoe weet de arts zeker dat het niets anders is?
Net zoals neurologen geen scan nodig hebben om migraine te diagnosticeren, kunnen ze ook de diagnose van deze aandoening stellen op basis van uw klachtenpatroon en het lichamelijk onderzoek. Dat geldt vooral als de klachten al een aantal maanden bestaan. Als de arts dus geen hersenscan afspreekt, is dat omdat hij/zij zeker is van de diagnose.
Waarom ontstaat Chronische dagelijkse hoofdpijn?
Chronische dagelijkse hoofdpijn heeft waarschijnlijk verschillende oorzaken. Bij chronische pijn is er een probleem in het zenuwstelsel ontstaan, wat het gevoel van pijn versterkt (sensibilisatie). Sensibilisatie kunt u zich voorstellen als een volmeknop in het hoofd die te ver open staat. Die knop moet lager gezet worden, zodat de pijn minder wordt versterkt.
Een aantal relevante factoren in het ontstaan van Chronische dagelijkse hoofdpijn zijn:
1. Migraine of spanningshoofdpijn. Het merendeel van patiënten met Chronische dagelijkse hoofdpijn heeft een voorgeschiedenis met andere hoofdpijn, vaak migraine.
2. Andere pijnproblemen in het verleden, zoals fibromyalgie, nek- of rugpijn, buikpijn of bekkenpijn.
3. Stress. Er lijkt een verband te bestaan tussen stress en dit soort hoofdpijn. Het is belangrijk te weten dat deze hoofdpijn niet puur psychologisch is. Het is wel zo dat stress en de klachten elkaar versterken of onderhouden.
4. Teveel pijnstillers gebruiken. Nog kort geleden is ontdekt dat het gebruik van pijnstillers, zoals codeïne en paracetamol, hoofdpijn erger kunnen maken. De pijnstillers veroorzaken een onttrekkinghoofdpijn als ze uitgewerkt raken. Op die manier versterken ze de klachten dus alleen maar.
Wat kan ik zelf doen om minder last van de hoofdpijn te hebben?
Na een tijdje hebben patiënten met Chronische dagelijkse hoofdpijn het gevoel dat ze in een neerwaartse spiraal zijn beland. Als de hoofdpijn al lang bestaat, kost het ook veel tijd om te verbeteren. Het volgende kan helpen:
- Gerustgesteld en zeker zijn over de diagnose. Angst en twijfel over de diagnose verergert soms de hoofdpijn.
- Als u ook migraine hebt, kan dat behandeld worden. Hiervoor kunt u terecht bij een neuroloog.
- Stop helemaal met het nemen van paracetamol of andere pijnstillers. Dat is erg moeilijk, omdat u ze inneemt tegen de pijn. In eerste instantie worden de pijn erger na het stoppen van de pijnstillers, maar uiteindelijk wordt het beter.
- Verbeter uw slaapgewoonten.
- Medicijnbehandeling. Soms worden middelen als amitriptyline ingezet. Amytriptyline is een antidepressivum, maar werkt in lagere dosering ook tegen pijn. Dit middel kan de pijnklachten verbeteren, ook in mensen die niet somber zijn. Amytriptyline is niet verslavend, verbetert de slaap en kan ook meewerken om het zenuwstelsel minder gevoelig te maken.
- Denk na over stress, piereken en somberheid. Als één van deze problemen aan de orde is, kan het nuttig zijn daarvoor behandeling te starten.
- Andere behandelingen. Fysiotherapie van de nek kan hoofdpijnklachten verbeteren. Vooral als de hoofdpijn in combinatie met nekpijn voorkomt.
Alternatieve therapie zoals acupunctuur en chiropraxie zijn niet effectiever dan bovenstaande adviezen en het effect is vaak gebaseerd op placebo. Chiropraxie (kraken van de botten) van de nek kan ernstige negatieve gevolgen hebben, dus wordt vanuit deze website afgeraden.
2) Complexe Regionale Pijn (CRPS)
CRPS is een syndroom dat ontstaat na een pijnlijk voorval van een perifere zenuw, waarbij de pijn ernstiger is dan verwacht bij het voorval (disproportioneel). Tijdens het ziektebeloop kunnen vochtophopingen (oedeem), veranderingen in de doorbloeding van de huid en een veranderd gevoel (minder gevoel, tintelingen of juist pijn bij aanraking) ontstaan in het aangedane lichaamsdeel. Sommige mensen ontwikkelen pijn in een arm of been zonder zwelling of kleurverandering. Tussen experts is nog geen overeenstemming over of deze patiënten ook CPRS hebben, of dat er sprake is van een probleem dat er erg op lijkt
U zult zich wellicht afvragen waarom een pagina van deze website over functionele symptomen eigenlijk gaat over CPRS. Hieronder een aantal redenen:
1. Het is een invaliderende aandoening, met soms ernstige symptomen, waar geen structurele aandoening aan ten grondslag ligt. In dat opzicht lijkt het dus sterk op functionele dystonie.
2. Veel patiënten met CRPS hebben een veranderd gevoel wat niet verklaard kan worden door een structurele afwijking. Dat is erg vergelijkbaar met functionele gevoelsstoornissen.
3. Patiënten met CRPS hebben vaak, naast de pijn, verlammingen in de aangedane armen of benen of klachten passend bij dissociatie. Het gevoel dat een arm of been niet bij het lichaam hoort, komt veel voor bij CRPS. Soms krijgen mensen met CRPS een bewegingsstoornis, meestal gefixeerde dystonie.
4. Bij sommige patiënten met CRPS houden vermijding van beweging en immobiliteit de klachten in stand. Dat is niet verrassend, omdat CRPS een zeer pijnlijke aandoening is. Maar hoe minder de patiënt het been of de arm beweegt, hoe pijnlijker bewegen wordt, waardoor een neergaande spiraal ontstaat.
Er zijn ongetwijfeld biologische veranderingen bij patiënten met CRPS, maar dat is ook het geval bij functionele symptomen. CRPS en functionele symptomen zouden meer met elkaar te maken kunnen hebben dan lange tijd werd gedacht.
De behandeling van CRPS is niet eenvoudig. Als de symptomen al lange tijd bestaan wordt niet altijd verbetering behaald. Eén van de belangrijkste onderdelen van de behandeling is beweging; dat is vergelijkbaar met de behandeling van functionele dystonie.